
🆘 Desideri supporto medico riguardo a questo argomento? Soffri o sospetti di soffrire di patologie simili? 👉🏻 Prenota una visita endocrinologica 👈🏻
Sapevi che la terapia a lungo termine* con cortisonici può favorire l’osteoporosi? Si parla di osteoporosi indotta da glucocorticoidi (GIOP), con elevato impatto clinico ed epidemiologico. Si tratta della forma più comune di osteoporosi secondaria.
*si stima che fino al 3% della popolazione di età > 50 anni abbia effettuato terapia con glucorticoridi per 3 o più mesi consecutivi).
I glucocorticoidi sono utilizzati con successo in molte patologie respiratorie, dermatologiche, reumatologiche, gastro-enterologiche ecc.. per la loro attività anti-infiammatoria. Tuttavia in cronico alterano la qualità dell’osso, causando apoptosi (morte) delle cellule che costruiscono l’osso, gli osteoblasti maturi e gli osteociti, con conseguente marcata riduzione della neoformazione ossea e della capacità di riparazione dei micro-danni tissutali (riduzione della resistenza ossea); i glucocorticoidi aumentano, inoltre, l’attività delle cellule che “rosicchiano” l’osso, gli osteoclasti, con conseguente incremento del riassorbimento osseo.
Nel dettaglio: è ben noto il coinvolgimento a più livelli, sia degli osteoclasti, che degli osteociti e in particolare degli osteoblasti, attraverso vie di segnale osteo-metaboliche quali il sistema WNT/sclerostina e RANKL/osteoprotegerina, così come è acclarato che i GC inducono un quadro di iperparatiroidismo secondario, riducendo l’assorbimento intestinale di calcio e favorendone l’eliminazione a livello renale. Infine, è altrettanto ben documentato che i GC deprimono la pulsatilità delle gonadotropine ipofisarie e il rilascio di GH. A ciò si aggiunge un’aumentata proteolisi, con conseguente maggior effetto sarcopenico, che costituisce un importante fattore di rischio indipendente per cadute e fratture.
L’assunzione continuativa di GC aumenta il rischio di osteoporosi e fratture fino al 30-50% dei soggetti trattati. Tale aumento di rischio si verifica rapidamente, già entro i primi tre mesi di trattamento, anche con basse dosi (2.5 mg/die di prednisone o suoi equivalenti). Il rischio rimane stabile per anni e si riduce immediatamente dopo la sospensione della terapia, fino ad annullarsi rapidamente. Nei pazienti trattati con alte dosi e per lunghi periodi il rischio di frattura di femore aumenta di 7 volte e quello di fratture vertebrali di 17 volte.
Valutazione
In qualsiasi paziente che assuma GC per almeno tre mesi andrebbe effettuata una valutazione preliminare: il paziente va correttamente informato e va controllata periodicamente l’eventuale riduzione in altezza o la presenza di fratture da fragilità e/o dolore contestuale; va valutato che ci sia un corretto introito di calcio e vanno eseguiti test di laboratorio di primo livello. La valutazione del rischio fratturativo è indicata in donne e uomini > 50 anni o pazienti che, indipendentemente dall’età, hanno una storia di fragilità ossea (fratture) durante la vita adulta o hanno comorbilità o assumono altri farmaci osteopenizzanti.
Si valuta mediante esame DEXA di rachide e femore. È necessaria anche un’analisi dei fattori di rischio clinici individuali e un esame morfometrico vertebrale. Utile anche il calcolo del FRAX e del rischio di cadute.
Chi trattare?
Il trattamento è previsto per pazienti che utilizzino GC da più di 3 mesi con:
- età ≥ 50 anni in presenza di fratture da fragilità
- età ≥ 50 anni in presenza di T score ≤ -1.5
- età ≥ 50 anni in presenza di assunzione di GC ≥ 7.5 mg/die o FRAX elevato
- età ≥ 70 anni, a prescindere da T-score, dosaggio dei GC, pregresse fratture o patologie concomitanti
La nota 79
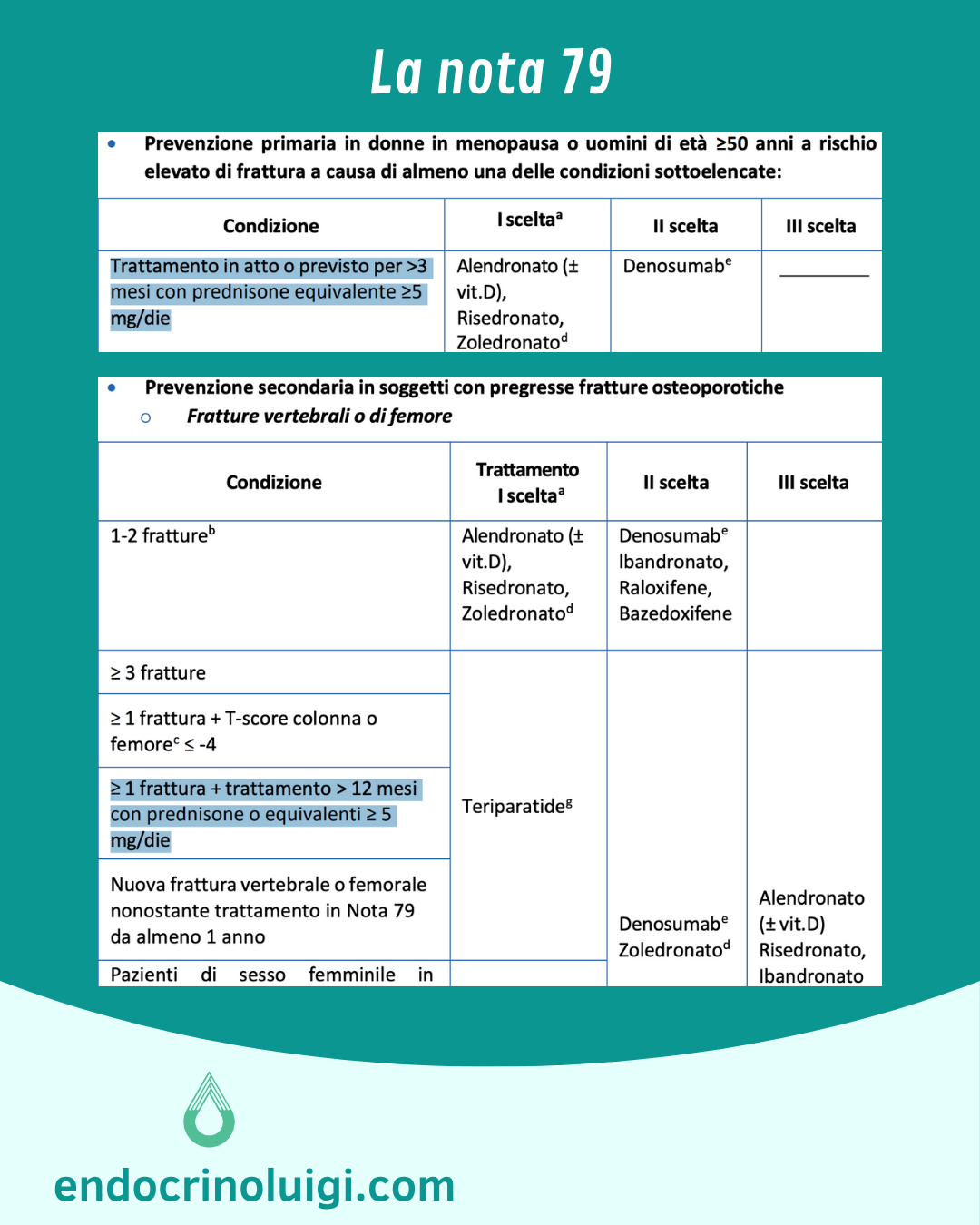
Anche la Nota AIFA 79, che regola la prescrivibilità dei farmaci per l’osteoporosi, ha considerato il rischio fratturativo elevato dei pazienti che utilizzano cortisonici, tanto che rimborsa i farmaci osteo-attivi per donne in post-menopausa e uomini di età ≥ 50 anni in terapia steroidea per una durata di almeno 3 mesi a una dose ≥ 5 mg/die di prednisone (o cortisonici equivalenti – anche se i dati della letteratura indicano che sarebbe opportuno pensarci fin da dosaggi ≥ 2.5 mg/die), sia in prevenzione primaria (chi ha osteoporosi ma non ancora fratture), che secondaria (chi ha avuto fratture come conseguenza dell’osteoporosi).
Quale terapia?
Bisfosfonati (alendronato, risedronato, zoledronato): sono farmaci largamente utilizzati per il trattamento della GIOP, soprattutto in prevenzione primaria. Tuttavia il loro utilizzo può essere limitato da intolleranza gastrica (formulazioni orali), reazione di fase acuta (dopo infusione endovenosa) o controindicazioni (es. funzione renale particolarmente ridotta).
Teriparatide: maggiore efficacia nel trattamento della GIOP rispetto ai bisfosfonati tanto è vero che diventa la prima scelta nella prevenzione secondaria. Tuttavia il suo utilizzo è limitato alla durata di due anni e richiede una somministrazione quotidiana che non tutti i pazienti accettano o riescono a effettuare.
Denosumab: risulta promettente, sicuro e superiore rispetto ai bisfosfonati nell’incrementare la BMD (densità minerale ossea), al momento risulta come terapia di II scelta.
Riassumendo
- Donne e uomini > 50 anni con rischio medio (assenza di fratture negli ultimi 2 anni): alendronato o risedronato.
- Soggetti > 50 anni con rischio alto (recente storia di frattura): zoledronato o denosumab.
- Soggetti a rischio molto alto (> 70 anni con recente frattura di femore/pelvi/vertebrale): teriparatide.
- Nelle donne in premenopausa e negli uomini di età inferiore ai 50 anni, si raccomanda di iniziare la terapia con vitamina D e calcio. Inoltre, è possibile indirizzare i pazienti con Z-score ≤ -2 e/o anamnesi di frattura da fragilità e/o almeno 1 frattura vertebrale (grado ≥ 2 secondo la classificazione di Genant) a uno specialista osseo per valutare l’indicazione a un trattamento anti-osteoporosi
Follow up
Dopo la sospensione della terapia con GC, nel paziente in terapia farmacologica osteo-attiva va rivalutato il rischio fratturativo, con la raccomandazione principale di proseguire per almeno un anno la terapia anti-riassorbitiva (bisfosfonati per via orale o per via endovenosa) in caso di pregressa assunzione di teriparatide o denosumab.
Nei pazienti che proseguono GC, in cui dopo opportuna valutazione del rischio fratturativo viene proposta l’interruzione della terapia anti-riassorbitiva, la rivalutazione del rischio va eseguita comunque ogni 1-2 anni.
NB: questo NON vuol dire assolutamente che i cortisonici sia solo dannosi e quindi vadano evitati. Esistono molte patologie croniche (dermatologiche, dermatologiche ecc…) in cui la terapia cronica con glucocorticoidi è utile e a volte vitale. Semplicemente è giusto conoscere questo effetto collaterale osseo, a cui solo in pochi pensano, per effettuare una MOC e capire se sia necessaria una concomitante terapia per proteggere le ossa.
🆘 Fai terapia con cortisonici da più di 3 mesi? Hai mai controllato lo stato delle tue ossa? Desideri supporto medico riguardo a questo argomento? Soffri o sospetti di soffrire di patologie simili? 👉🏻 Prenota una visita endocrinologica 👈🏻
FONTI
- OSTEOPOROSI DA GLUCOCORTICOIDI: DENOSUMAB O BISFOSFONATI? AME News nr. 37 – maggio 2025
- Juliet E Compston, Extensive expertise in endocrinology: advances in the management of glucocorticoid-induced osteoporosis, European Journal of Endocrinology, Volume 188, Issue 3, March 2023, Pages R46–R55, https://doi.org/10.1093/ejendo/lvad029
- Paccou J, et al. Prevention and treatment of glucocorticoid-induced osteoporosis in adults: recommendations from the European Calcified Tissue Society. Eur J Endocrinol 2024, 191: G1-17
Lascia un commento