Ormone anti-Mülleriano (AMH) e riserva ovarica

L’ormone anti-Mülleriano (AMH) è una glicoproteina appartenente alla superfamiglia del TGF-β, inizialmente identificato come responsabile della differenziazione dell’apparato genitale maschile.
L’AMH nelle femmine è prodotto dalle cellule della granulosa ovarica (GC), in particolare dai follicoli primari, pre-antrali e antrali di piccole dimensioni, e svolge una doppia funzione: ha un ruolo inibitorio sul passaggio dei follicoli dalla fase primordiale a quella preantrale (reclutamento primario) e contrasta lo stimolo operato dall’FSH che favorisce il passaggio dei follicoli dalla fase preantrale a quella antrale (reclutamento secondario). In questo modo funge da fattore di sopravvivenza per i piccoli follicoli in sviluppo riducendone la sensibilità all’FSH e la crescita dei follicoli pre-antrali indotta dallo stesso. Agisce inoltre da regolatore della produzione estrogenica follicolare: assicura così che ciascun piccolo follicolo antrale produca bassi livelli di estradiolo prima della selezione.
La produzione di AMH è limitata alle cellule della granulosa dei soli follicoli preantrali e antrali più piccoli e cessa quando il diametro di questi ultimi raggiunge gli 8–10 mm. Ne consegue che la determinazione dell’AMH sierico rispecchia l’entità del pool dei follicoli primordiali e dei piccoli follicoli in crescita presenti in un determinato momento della vita di una donna.

Numerosi studi hanno confermato la correlazione tra livelli di AMH e Conta dei Follicoli Antrali di piccole e medie dimensioni (AFC).
AMH, riserva ovarica e fertilità
L’AMH è un importante marcatore nella valutazione della riserva ovarica. In centri di Procreazione Medicalmente Assistita (PMA) la determinazione dell’AMH è utilizzata in donne che desiderano concepire e in donne giovani con patologie neoplastiche per il prelievo e la conservazione dei follicoli prima della chemioterapia. Ma perchè è così utile?
Partiamo da un presupposto: la quantità di ovociti nella donna non è costante ma si esaurisce nel tempo (il cosiddetto “orologio biologico”). È massima alla nascita (circa un milione). All’inizio della pubertà ci sono circa 300.000-500.000 follicoli primordiali (una fase di maturazione degli ovociti) che poi diminuiscono man mano nel corso dell’età fertile fino alla menopausa. La maggior parte di essi va persa (atresia), mentre un numero variabile mensilmente (di solito uno) arriva a maturazione come cellula uovo (ovulazione), pronta per essere fecondata.
L’AMH viene rilasciato dalle cellule ovariche delle donne in età fertile in modo proporzionale alla quantità di follicoli primordiali presenti in quel determinato momento ed è utilizzato nelle analisi del sangue come indicatore della riserva ovarica.

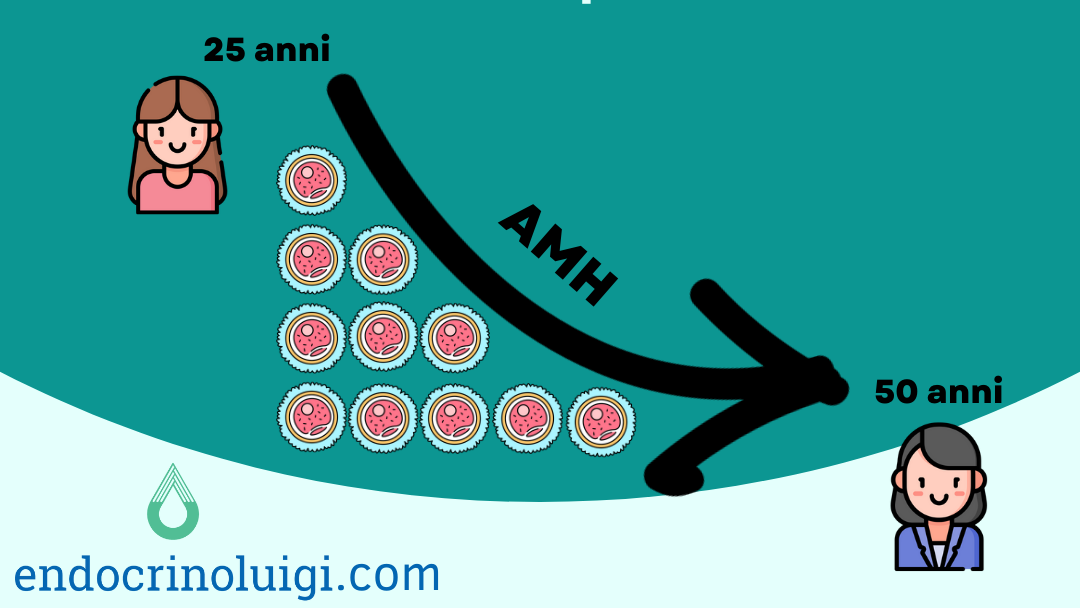
I livelli di AMH aumentano gradualmente nelle bambine dalla nascita e raggiungono il picco intorno ai 25 anni. Dai 25 anni AMH invece diminuisce gradualmente man mano che la riserva di follicoli primordiali si riduce e diventa non rilevabile in menopausa.
Gli studi indicano una correlazione tra i livelli di AMH e il numero di ovociti recuperati durante un ciclo di stimolazione ovarica, aiutando a prevedere la risposta ovarica nelle donne sottoposte a fecondazione in vitro (FIVET).
Le linee guida prodotte dal NICE (National Institute for Health and Care Excellence) ne raccomandano l’utilizzo per la valutazione della riserva ovarica da solo o in combinazione con età, conteggio dei follicoli antrali (AFC) e livelli basali di FSH (2°–5° giorno del ciclo mestruale). Parallelamente viene sconsigliato l’utilizzo di altri marker quali estradiolo e inibina B, valutazione del volume e del flusso ematico ovarico.
Inoltre i livelli di AMH possono essere utilizzati per la valutazione del danno della riserva follicolare ovarica indotta da farmaci chemioterapici o radioterapia, per stimare l’età d’insorgenza della menopausa, come criterio diagnostico nella sindrome dell’ovaio policistico (PCOS) e nell’insufficienza ovarica prematura (POF).
Interpretazione del valore AMH
I livelli di AMH non sono costanti ma variano nel tempo. Inoltre AMH ha una variabilità circadiana e inter/intraciclo, con variazioni anche del 20% tra le varie determinazioni dello stesso soggetto a breve distanza di tempo (Hadlow N, Brown SJ, Habib A et al (2016) Quantifying the intraindividual variation of antimüllerian hormone in the ovarian cycle. Fertil Steril 106:1230–1237). Pur non essendoci dei cut off assoluti e standardizzati di AMH, si possono considerare dei valori di riferimento:
- AMH <0,5 ng/mL: valore molto basso. La bassa possibilità di concepimento, naturale e in vitro, è piuttosto scarsa
- AMH <1,0 ng/mL: riserva ovarica limitata e ridotta possibilità di concepimento naturale.
- AMH >1,0 ng/mL ma <3,5 ng/mL: risposta favorevole alla stimolazione della fecondazione in vitro.
- AMH >3,5 ng/mL: buona riserva ovarica. Monitorare per evitare la sindrome da iperstimolazione ovarica (OHSS), che è una risposta a un eccesso di ormoni o farmaci prescritti per la fecondazione in vitro.
L’AMH non è un indicatore della probabilità di rimanere incinta. Bisogna considerare anche vari fattori, come età, qualità degli ovuli, fumo, condizioni mediche preesistenti o altri problemi di salute, come ovulazione irregolare, alterazioni anatomiche delle tube di Falloppio, endometriosi, cicatrici pelviche e così via. A tutto ciò poi va aggiunto il fattore maschile (quantità e qualità degli spermatozoi ecc…).
I livelli di AMH diminuiscono naturalmente con l’età. Questo declino è al di fuori del nostro controllo. È consigliabile non stressarsi eccessivamente per i livelli di AMH e concentrarsi invece sul mantenimento di un buono stato di salute generale e di un corretto stile di vita quando si cerca di concepire.
È possibile effettuare un test AMH durante le mestruazioni?
Puoi effettuare il test AMH in qualsiasi momento del ciclo mestruale, anche mentre hai le mestruazioni. A differenza di altri ormoni riproduttivi, l’AMH mostra minime fluttuazioni durante il periodo.
Quali preparazioni sono necessarie per un test AMH?
Non è richiesta alcuna preparazione specifica per il test AMH.
AMH e menopausa
L’AMH gioca anche un ruolo nell’indicare il momento della menopausa. La ricerca suggerisce che l’AMH diventa molto basso o non rilevabile circa cinque anni prima dell’inizio della menopausa.
AMH durante lo sviluppo
Nei bambini l’AMH, la cui concentrazione rimane alta fino alla pubertà, promuove lo sviluppo degli organi riproduttivi maschili, inibendo allo stesso tempo lo sviluppo di quelli femminili.
Al contrario, nelle bambine lo sviluppo degli organi riproduttivi è favorito dalla scarsa produzione di AMH, i cui livelli rimangono bassi fino alla pubertà, momento in cui le ovaie lo cominciano a sintetizzare in concentrazione elevate per tutto il periodo dell’età fertile.
AMH e sindrome dell’ovaio policistico (PCOS)
Livelli elevati di AMH possono assorciasi alla PCOS, in cui ad un maggior numero di follicoli corrisponde anche una più elevata produzione di AMH.
AMH e carcinoma ovarico
Il dosaggio dell’AMH può servire a osservare l’andamento e l’efficacia dei trattamenti terapeutici nelle donne con carcinoma alle ovaie o per valutare l’eventualità di una recidiva del tumore. In caso di carcinoma ovarico che secerne AMH infatti, la riduzione della sua concentrazione ematica può essere l’indicatore di una buona risposta dell’organismo al trattamento terapeutico.
AMH nell’uomo
Nel maschio l’AMH è secreto dalle cellule di Sertoli (CS) immature e, durante la vita fetale, è responsabile della regressione dei dotti di Müller verso l’ottava-nona settimana di gestazione. I livelli di AMH sono relativamente ridotti alla nascita, ma tendono ad aumentare nei primi 6-9 mesi di vita (minipubertà), riflettendo una proliferazione delle CS conseguente all’incremento dei livelli dell’FSH. Le concentrazioni dell’ormone si mantengono relativamente stabili ed elevate durante l’infanzia e la tarda pre-pubertà. All’inizio dello sviluppo puberale, l’incremento del testosterone determina un’ulteriore maturazione/differenziazione delle CS e down-regolazione dell’espressione del gene dell’AMH cui consegue un rapido e progressivo decremento dei valori dell’ormone sertoliano. Da questa fase, l’AMH viene rilasciato principalmente nel lume dei tubuli seminiferi, con livelli nel plasma seminale maggiori rispetto a quelli sierici.

In casi di gonade bilateralmente non palpabile il dosaggio dell’AMH può essere impiegato nella diagnostica differenziale tra il criptorchidismo bilaterale e l’anorchia o la disgenesia gonadica. Inoltre, durante l’infanzia, l’ormone costituisce l’unico marker di funzione sertoliana utilizzabile, insieme all’inibina-B; al contrario, dopo la pubertà e nell’uomo adulto il notevole decremento dei valori di AMH non ne consentono un impiego diagnostico
FONTI
- Cuomo, L., Vitillo, M. Ormone anti-mülleriano (AMH): utilità e limiti nella valutazione della riserva ovarica. Riv Ital Med Lab 14, 203–207 (2018). https://doi.org/10.1007/s13631-018-00205-4
- Hadlow N, Brown SJ, Habib A et al (2016) Quantifying the intraindividual variation of antimüllerian hormone in the ovarian cycle. Fertil Steril 106:1230–1237
- Ormone anti-mülleriano(AMH): funzione e livelli nell’uomo e nella donna. Antonio F. Radicioni, Antonella Anzuini, Francesco Carlomagno – SIE (Società Italiana di endocrinologia), 24-04-2017
- https://www.medparkhospital.com/en-US/disease-and-treatment/anti-mullerian-hormone-test
- https://my.clevelandclinic.org/health/diagnostics/22681-anti-mullerian-hormone-test
Lascia un commento