L’ormone che oggi devi conoscere
Avrai di certo sentito nominare dei farmaci che si somministrano in punture, solitamente 1 volta a settimana, nati per il diabete e poi ampiamente utilizzati (a volte con prescrizioni discutibili) anche nei non diabetici per la loro grande capacità di far dimagrire.
Queste molecole, che comprendono svariati farmaci, hanno però un elemento in comune: l’ormone bersaglio che vanno a stimolare, responsabile di tale effetto per anni cercato e anelato. Si chiama GLP-1 (glucagon-like peptide 1), è prodotto fisiologicamente da tutti noi, ed è importante conoscerlo non solo perché è nell’occhio del ciclone, ma anche perché svolge molte più azioni di quelle che immaginiamo (e tanti altre ne dobbiamo ancora scoprire).
L’apparato gastro-intestinale rappresenta il più grande organo endocrino dell’organismo e produce circa 30 ormoni, fra cui il GLP-1. La concentrazione e l’effetto di questi ormoni peptidici risente in diversa misura della presenza dei differenti macro-nutrienti all’interno del lume gastrico e intestinale, ossia della natura del pasto ingerito. Dalle interazioni tra queste sostanze risulta un articolato e flessibile equilibrio metabolico che, se alterato, contribuisce all’insorgenza di obesità e diabete mellito di tipo 2.
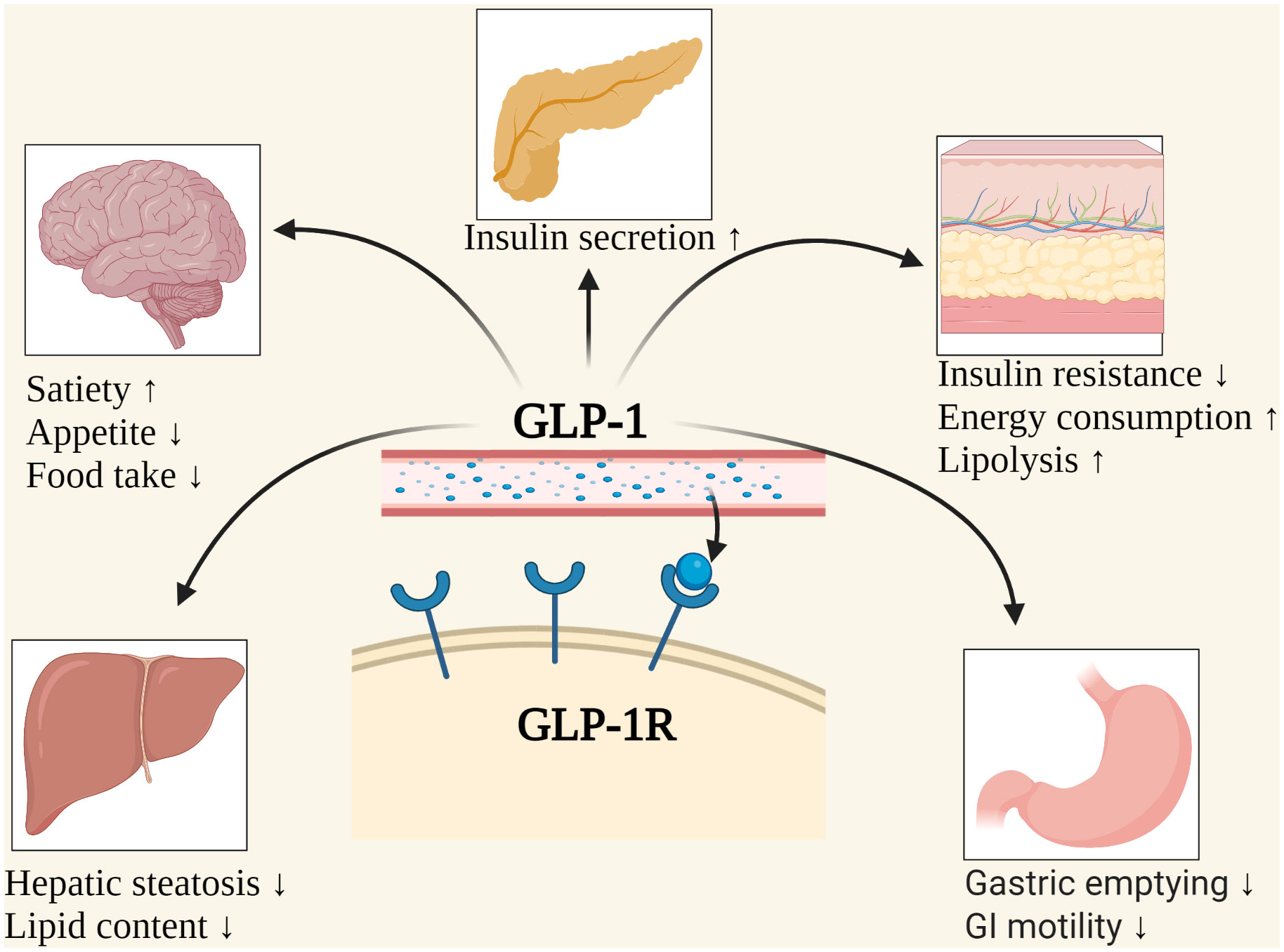
GLP-1 è secreto dalle cellule L dell’intestino tenue e agisce come incretina, ossia promuove il rilascio di insulina in maniera glucosio-dipendente, vale a dire che più sono alte le glicemie più aumenta questo effetto per cercare di abbassarle (GLP-1 e i suoi analoghi normalizzano la glicemia a digiuno e post-prandiale senza indurre ipoglicemia, poiché quando la glicemia è inferiore ai valori fisiologici non avviene secrezione di insulina GLP-1-dipendente); esso inoltre inibisce la secrezione e l’attività del glucagone e favorisce la crescita delle β-cellule pancreatiche: esercita infatti un effetto rigenerativo e anti-apoptotico su di esse, promuovendone la differenziazione in cellule secernenti insulina e contribuendo al possibile ripristino della massa pancreatica funzionante.
Ma come riesce a far perdere peso?
GLP-1 rallenta il transito intestinale in risposta alla presenza di nutrienti nel lume, per una complessa interazione tra segnali entero-ormonali e terminazioni nervose del sistema mio-enterico, ottimizzando la digestione e l’assorbimento dei nutrienti (carboidrati semplici – principalmente il glucosio – rappresentano lo stimolo preponderante). Così facendo lo stomaco si svuota più lentamente e ci sentiamo sazi prima. L’incremento della concentrazione di GLP-1 è rilevabile a pochi minuti dall’ingestione di un pasto e la sua permanenza attiva in circolo è di soli 1-2 minuti, in tal modo il suo controllo sulla glicemia è calibrato e “al bisogno”, evitando così situazioni di ipersecrezione di insulina e conseguenti pericolose ipoglicemie. Anche le proteine del siero sono uno stimolo importante per la secrezione di GLP-1, mentre i grassi inducono un aumento di concentrazione ritardato rispetto a quello indotto da carboidrati e proteine, ma sostenuto nel tempo; modesta è invece la crescita della concentrazione di GLP-1 indotta dalle fibre.
Effetto centrale
GLP-1 inoltre attraversa la barriera emato-encefalica (“entra nel cervello”) e agisce su alcune aree cerebrali deputate al senso di sazietà (nucleo arcuato, area postrema e nuclei periventricolari). In poche parole ci fa sentire pieni più velocemente, diminuendo l’appetito (effetto trascurabile ai livelli normali in cui circola nell’organismo, ma esaltato dai farmaci che elevano la concentrazione di GLP-1).

GLP1-RA
Nei soggetti con diabete di tipo 2 e/o con obesità vi è riduzione della concentrazione intestinale di GLP-1 e soppressione della sua risposta ai nutrienti. È stato ipotizzato un possibile ruolo degli acidi grassi non esterificati (non esterified fatty acids – NEFA) nella soppressione della secrezione insulinica promossa da GLP-1; un incremento dei NEFA, inoltre, sembrerebbe attenuare il senso di sazietà indotto da GLP-1.
Ecco allora che attraverso farmaci che stimolano la secrezioni di GLP-1 (chiamati GLP-1 RA) e ne aumentano i livelli nei pazienti con diabete/obesità siamo in grado di abbassare le glicemie (senza rischio di ipoglicemie) e di favorire il calo di peso attraverso sia un effetto meccanico (rallentamento della motilità gastro-enterica – più lo stomaco si svuota lentamente e prima ci sentiremo pieni) sia un effetto neuro-ormonale (aumento del senso di sazietà a parità di introito alimentare). Tali farmaci hanno dimostrato inoltre un ruolo nella protezione cerebro-vascolare e quindi sono particolarmente indicati nei paziente diabetici di tipo in prevenzione primaria o secondaria per ictus o TIA.
Liraglutide
Alcune di queste molecole sono attualmente approvate per il solo trattamento del diabete di tipo 2, mentre altre sono ormai validate e diffuse anche per l’obesità.
Liraglutide, in somministrazione sottocutanea fino al dosaggio massimo di 3 mg/die, comporta un calo ponderale del 5-10% ed una riduzione dell’apporto calorico-energetico del 15%. Il farmaco è inoltre capace di attraversare la barriera emato-encefalica, promuovendo il senso di sazietà .
Semaglutide (già utilizzata nel diabete) è stata approvata nel 2021 da FDA come terapia farmacologica dell’obesità, con somministrazione sottocutanea al dosaggio massimo di 2.4 mg 1 volta a settimana. Recenti studi hanno dimostrato un calo ponderale fino al 15.8%. Anche se semaglutide non attraversa la BEE (e raggiunge dunque il SNC attraverso i taniciti degli organi circumventricolari), è tuttavia in grado di agire — a livello del sistema meso-limbico — sulla “cronobiologia” del nostro sistema gustativo, ossia sui neuroni che regolano la scelta del cibo, il senso di appagamento dato dal pasto e le preferenze gustative, che possiamo considerare come il sistema edonico dell’apporto alimentare.
Prospettive future
Le cellule K dell’intestino tenue producono un’altra incretina, il GIP (gastric inhibitory polypeptide), che ha un ruolo centrale nell’insorgenza e nel mantenimento dell’obesità: una dieta ricca di grassi comporta una risposta di adattamento delle cellule K e l’ipersecrezione patologica di GIP, sia basale che in risposta al pasto, con conseguente accumulo di grasso nel tessuto adiposo e incremento ponderale.
Studi più recenti hanno invece evidenziato come il blocco, il deficit o la down-regolazione del recettore di GIP (GIP-R) sulle β-cellule promuovano un bilancio energetico negativo e una perdita di peso sostenuta nel tempo.
La prospettiva terapeutica più promettente è rappresentata dal primo doppio analogo recettoriale di GLP-1 e GIP, Tirzepatide, che integra i suddetti meccanismi con le già citate proprietà anoressigene di GLP-1. La somministrazione sottocutanea di tirzepatide al dosaggio di 2.5-15 mg/settimana ha fornito risultati significativi sulla perdita di peso, con calo ponderale fino al 20%, e il farmaco è stato approvato per il trattamento farmacologico sia dell’obesità sia del diabete di tipo 2.
FONTI
Manuale della Commissione Nutrizione e Nutraceutica AME: Nutrizione e risposta entero-endocrina del GLP-1 nel diabete tipo 2 e nell’obesità. AME Nutre nr. 8 – settembre 2023
Lascia un commento