Anche gli uomini vanno in menopausa?

Di che si tratta?
Condizione di declino progressivo della funzione testicolare, in particolare dell’attività delle cellule di Leydig, responsabili della produzione degli ormoni androgeni: androstenedione, deidroepiandrosterone (DHEA) e soprattutto testosterone, l’androgeno più attivo.
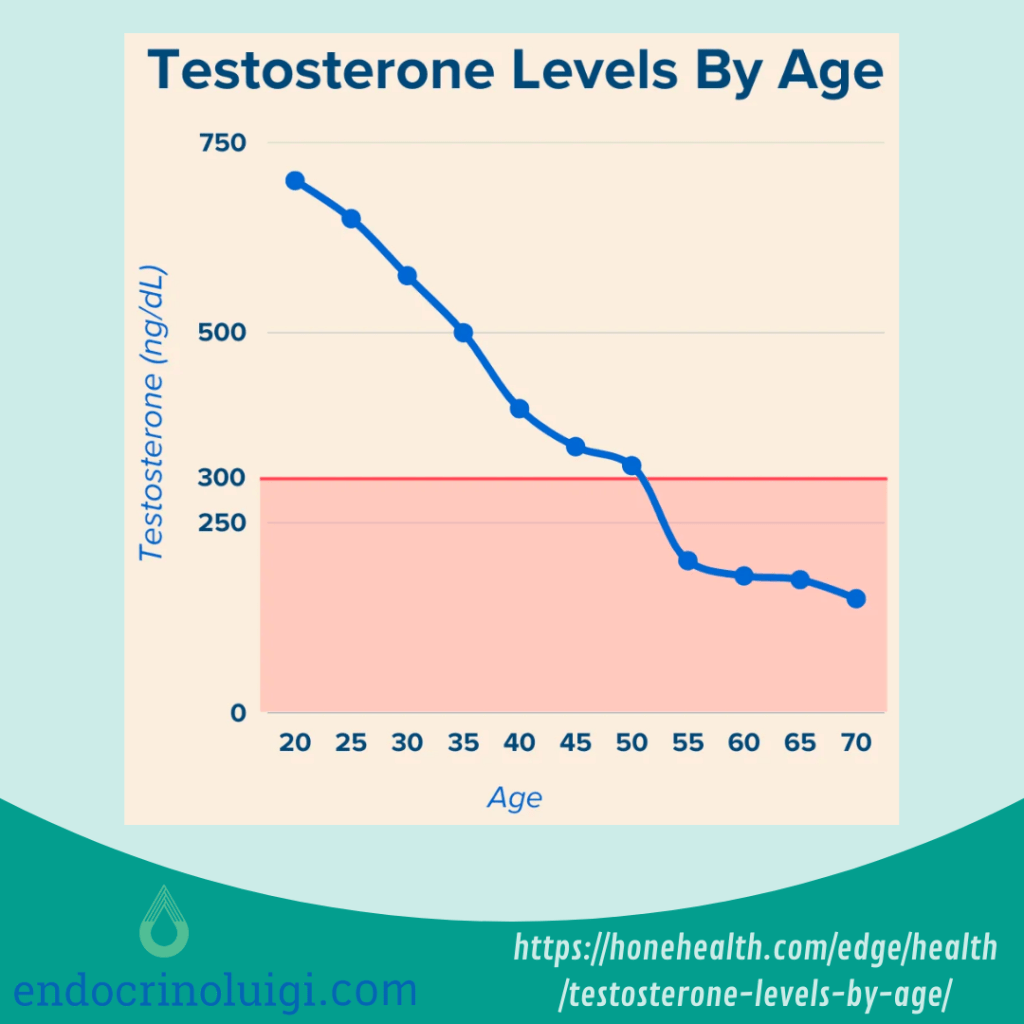
Nell’invecchiamento fisiologico, generalmente il calo di testosterone è molto graduale (diminuisce dell’1-2% all’anno e risulta pressoché dimezzata intorno ai 70/80 anni), e può anche non avere sintomi evidenti o manifestarsi solo dopo i 60/70 anni. Tuttavia, alcune patologie (obesità, diabete mellito, ipercolesterolemia, ipertensione, patologie cardiovascolari, insufficienza renale cronica, sindrome delle apnee ostruttive del sonno, depressione) contribuiscono a una caduta più rapida del testosterone (anche a partire dai 40 anni) associata a dei sintomi specifici, causando una vera condizione patologica volgarmente nota come andropausa (adult- and late-onset hypogonadism).
I sintomi principali dell’andropausa riguardano:
- Sessuali (disfunzione erettile, calo del desiderio, riduzione delle erezioni mattutine) sono i più comuni e specifici
- Cardiocircolatori e nervosi (anemia, insonnia, aumento della sudorazione);
- Metabolici (aumento di grasso addominale, riduzione della massa muscolare, osteoporosi, ingrossamento del tessuto mammario o ginecomastia, perdita dei peli del corpo).
- Psicologici (depressione, deficit di memoria, senso di stanchezza, scarsa concentrazione)
Il calo di testosterone, oltre all’attività sessuale, può compromettere la salute generale, in quanto questo ormone regola anche le funzioni metaboliche. In particolare, il testosterone è un potente anabolizzante, perché favorisce l’aumento della massa muscolare magra e diminuisce la massa grassa e l’insulinoresistenza (limitando, dunque, il rischio di insorgenza di diabete mellito di tipo 2). Tra le possibili conseguenze della sua diminuzione ci sono arteriosclerosi, patologie cardiovascolari e osteoporosi.
Differenze tra andropausa e menopausa
Sebbene l’andropausa venga spesso accomunata alla menopausa, si tratta di un fenomeno molto diverso. La menopausa, infatti, riguarda la totalità delle donne che, intorno ai 50 anni, entra più o meno bruscamente in una condizione di ipogonadismo stabile. Infatti le gonadi femminili (ovaie), terminata la riserva ovarica, smettono di produrre gli ovociti e gli ormoni estrogeni.
L’andropausa, invece, intesa come brusca e totale interruzione dell’attività testicolare, in realtà si verifica solo in rarissimi casi, mentre più frequentemente vi è una lenta discesa dei livelli sierici di testosterone con il passare degli anni (le gonadi maschili, i testicoli, continuano a produrre – seppur in quantità minore per l’invecchiamento fisiologico – testosterone e spermatozoi).
Quando questo declino porta le concentrazioni sieriche di testosterone sotto il limite normale minimo e si associa a sintomi specifici si parla di ipogonadismo dell’adulto (adult- and late-onset hypogonadism – LOH). Il suffisso “pausa” mal si addice al declino delle capacità procreative dell’uomo, per il quale non si può quindi parlare a tutti gli effetti di vera e propria “cessazione” delle capacità riproduttive
Diagnosi
Per effettuare una diagnosi, è fondamentale una corretta raccolta della storia clinica e dei sintomi e un dosaggio degli ormoni, tra cui il testosterone e LH, tramite analisi del sangue.
Valori di testosterone totale inferiori a 12 nmol/L (348 ng/ml) sono suggestivi di ipogonadismo.
Prevenzione e trattamento
Per prevenire un calo drastico dei livelli di testosterone nel maschio sono fondamentali un’alimentazione sana e un corretto stile di vita, che permetta di evitare la sedentarietà e abitudini dannose come fumo e l’alcol (che compromettono il sistema cardiovascolare e quello neurologico).
Dopo la diagnosi di ipogonadismo conclamato, lo specialista può optare per una terapia sostitutiva con testosterone.
Di solito non presenta importanti effetti indesiderati, a patto che si effettui un monitoraggio regolare attraverso prelievi venosi (per la valutazione di concentrazione dei globuli rossi e di PSA, il marcatore della prostata) e visite per il controllo della prostata.
FONTI
“Adult- and late-onset male hypogonadism: the clinical practice guidelines of the Italian Society of Andrology and Sexual Medicine (SIAMS) and the Italian Society of Endocrinology (SIE).” Isidori, A M et al. Journal of endocrinological investigation vol. 45,12 (2022): 2385-2403. doi:10.1007/s40618-022-01859-7
Salonia, Andrea et al. “European Association of Urology Guidelines on Sexual and Reproductive Health-2021 Update: Male Sexual Dysfunction.” European urology vol. 80,3 (2021): 333-357. doi:10.1016/j.eururo.2021.06.007
#endocrinoluigi
Lascia un commento